Existem muitos casais que, depois de um ano mantendo relações sexuais sem protecção, não conseguem ter filhos. Em 30% dos casos isto deve-se a um problema exclusivamente masculino e em 20% a um problema de causa mista.
Para comprovar a fertilidade masculina o exame mais habitual é o espermograma. No âmbito deste exame uma amostra de sémen ejaculado do homem é recolhida e examinada em laboratório para que o número de espermatozóides possa ser contado e o seu estado analisado.
Definição e diagnóstico de azoospermia
Azoospermia é definida como a ausência de espermatozóides no ejaculado. Calcula-se que, dentro dos problemas de infertilidade masculina, a azoospermia manifesta-se em entre 3 e 10% dos casos.
A azoospermia é um transtorno que não apresenta sintomas para o homem, logo, para ser diagnosticada é necessário determinar os níveis de hormona FSH. Esta hormona é produzida no cérebro e é a responsável pela espermatogénese (formação dos espermatozóides) nos testículos. Se os valores desta hormona são elevados significa que há uma diminuição ou ausência de células mães dos espermatozóides. A análise da concentração de testosterona também é recomendada.
Existem dois tipos de azoospermia, a azoospermia secretora na qual os testículos não são capazes de produzir espermatozóides e a azoospermia obstrutiva, na qual existem espermatozóides que, devido a uma obstrução dos canais deferentes, não são expulsos no ejaculado.
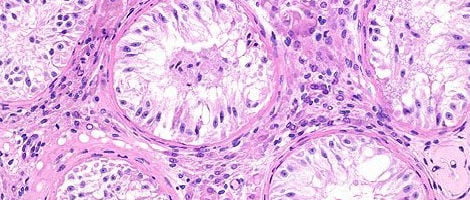
Para determinar o tipo de azoospermia é necessário realizar uma biopsia testicular que consiste em recolher um pequeno fragmento de cada testículo para que seja possível confirmar se o testículo produz (azoospermia obstrutiva) ou não (azoospermia secretora) espermatozóides.
Azoospermia secretora
A azoospermia secretora ou não obstrutiva é a mais severa e frequente (70% dos casos de azoospermia). Pode ser congénita (desde o nascimento) ou adquirida (doença ou tratamento com fármacos tóxicos) e as suas causas mais comuns são:
- Anomalias na descida dos testículos.
- Exposição à substâncias tóxicas: fármacos, radioterapia e quimioterapia.
- Transtornos genéticos.
- Alterações hormonais.
- Problemas nos testículos: traumatismos, inflamações, varicocele severa, etc.
A recuperação de espermatozóides nos casos de azoospermia secretora é complicada pois os espermatozóides não são gerados. Contudo, é possível conseguir uma gravidez. Em alguns pacientes com este tipo de infertilidade masculina foram encontradas pequenas concentrações de espermatozóides nos testículos através de pequenas biopsias testiculares. Assim, se forem encontrados espermatozóides esses são congelados e utilizados numa técnica de ICSI.
Azoospermia obstrutiva
A Azoospermia obstrutiva deve-se a um problema nos canais que transportam os espermatozóides desde os testículos até a uretra, onde é produzido o ejaculado. As causas mais comuns deste tipo de azoospermia são:
- Ausência de canais deferentes (quer seja desde o nascimento ou devido a uma intervenção cirúrgica).
- Inflamações ou traumatismos dos testículos, epidídimo, canais deferentes ou próstata.
É mais fácil obter espermatozóides neste tipo de azoospermia. Em determinados casos esta alteração pode ser reversível e, com diversas técnicas de microcirurgia, é possível tentar desobstruir ou unir os canais para que os espermatozóides possam ser encontrados no sémen. Nos casos em que isto não é possível, procede-se a recolha dos espermatozóides nos testículos através de uma biopsia testicular. Costuma ser necessária apenas uma biopsia, já que, a espermatogénese é feita de forma natural.
Azoospermia e varicocele
A relação entre azoospermia e varicocele é bastante comum. 5% dos casos de varicocele transformam-se em azoospermia. Contudo, para que isto aconteça a varicocele tem de ser muito severa.
A varicocele é definida como a dilatação das veias que formam o cordão espermático e que afectam directamente a espermatogénese, isto é, a produção de espermatozóides.
Em pacientes azoospérmicos secretores que corrigiram a sua varicocele a recuperação do tecido testicular pode ser de até 50% e da mobilidade do esperma no ejaculado de 55%.


















Sem Comentários
Não existem comentários neste post